Obstipatie (verstopping): symptomen, oorzaak en behandeling
 De drie belangrijkste oorzaken van obstipatie zijn te weinig vochtinname, te weinig vezelinname en te weinig lichaamsbeweging of een combinatie hiervan. Obstipatie is een voor de persoon abnormaal veranderd ontlastingspatroon waarbij te weinig, te harde en/of te moeilijk produceerbare ontlasting (poep) wordt geloosd.¹ Sommige medicijnen (zoals morfine), en zelfs sommige vitamines, kunnen obstipatie veroorzaken. Je kunt ook obstipatie krijgen als je niet genoeg vezels binnenkrijgt, niet genoeg water drinkt of onvoldoende lichaamsbeweging krijgt. Een andere oorzaak van obstipatie is niet op tijd naar het toilet gaan om te poepen, ook al heb je de drang om te gaan. Je poep ophouden kan leiden tot verstopping. Bij obstipatie geldt het advies om veel vezels te eten, op regelmatige tijden te eten, veel te drinken en elke dag voor voldoende lichaamsbeweging te zorgen.
De drie belangrijkste oorzaken van obstipatie zijn te weinig vochtinname, te weinig vezelinname en te weinig lichaamsbeweging of een combinatie hiervan. Obstipatie is een voor de persoon abnormaal veranderd ontlastingspatroon waarbij te weinig, te harde en/of te moeilijk produceerbare ontlasting (poep) wordt geloosd.¹ Sommige medicijnen (zoals morfine), en zelfs sommige vitamines, kunnen obstipatie veroorzaken. Je kunt ook obstipatie krijgen als je niet genoeg vezels binnenkrijgt, niet genoeg water drinkt of onvoldoende lichaamsbeweging krijgt. Een andere oorzaak van obstipatie is niet op tijd naar het toilet gaan om te poepen, ook al heb je de drang om te gaan. Je poep ophouden kan leiden tot verstopping. Bij obstipatie geldt het advies om veel vezels te eten, op regelmatige tijden te eten, veel te drinken en elke dag voor voldoende lichaamsbeweging te zorgen.- Obstipatie: wanneer de stoelgang stokt
- Epidemiologie van obstipatie
- Soorten obstipatie: verschillende wegen naar verstopping
- Functionele obstipatie
- Chronische obstipatie
- Darmgerelateerde (trage transit) obstipatie
- Obstructieve obstipatie
- Medicatie-gerelateerde obstipatie
- Symptomen bij obstipatie
- Oorzaken van obstipatie
- Obstipatie door leefstijl
- Te weinig vezelinname
- Te weinig vochtinname
- Te weinig lichaamsbeweging
- Verandering van routine (vakantie)
- Overmatig gebruik van laxeermiddelen
- Niet naar het toilet gaan als je aandrang voelt
- Obstipatie door medicatie
- Zwangerschap
- Ouderdom
- Metabole en/of endocriene factoren
- Neurogene aandoeningen
- Systemische ziekten
- Obstipatie door darmaandoeningen
- Prikkelbare darmsyndroom
- Ziekte van Crohn
- Colitis ulcerosa
- Psychosociale invloeden
- Risicogroepen
- Risicofactoren
- Onderzoek en diagnose
- Behandeling van obstipatie
- Leefstijlaanpassingen
- Medicatie
- Aanvullende behandelingen
- Psychosociale ondersteuning
- Voeding bij obstipatie
- Peulvruchten
- Broccoli
- Peren
- Appels
- Havermout en andere hele granen
- Spinazie
- Chiazaad en lijnzaad
- Bessen, bramen en frambozen
- Noten
- Gedroogd fruit
- Voeding om te vermijden bij verstopping
- Probiotica zinvol bij zwangere vrouwen met obstipatie
- Zelfzorgmaatregelen en praktische tips als je verstopt zit
- Drink een glas warm water direct na het opstaan
- Gebruik psylliumvezels in je dagelijkse voeding
- Neem pruimensap of gedroogde pruimen als snack
- Probeer magnesiumcitraat als voedingssupplement
- Eet meer kiwi’s, bij voorkeur op een lege maag
- Gebruik een voetenbankje bij het toilet
- Probeer gefermenteerde voeding zoals kimchi of kefir
- Kauw je eten extra langzaam en grondig
- Plan vaste tijden voor toiletbezoek
- Gebruik een natuurlijke olie op een lege maag
- Drink haverwater als ondersteuning
- Voeg prebiotische vezels toe aan je dieet
- Drink appelazijn verdund in water voor de maaltijd
- Gebruik abrikozen of vijgen als dagelijkse snack
- Drink bouillon met collageenrijke ingrediënten
- Stimuleer je buik met een warme kruik of zachte massage
- Prognose van obstipatie
- Complicaties van obstipatie
- Preventie van obstipatie
Obstipatie: wanneer de stoelgang stokt
Sophie, een drukke moeder van twee jonge kinderen, merkte al een tijdje dat haar buik opgezet en oncomfortabel aanvoelde. Tussen werk, gezin en het huishouden door had ze nauwelijks tijd om rustig te eten, laat staan te letten op wat ze binnenkreeg. Ze vond het wel vreemd dat ze ineens een stuk minder vaak naar het toilet moest, maar dacht er verder niet veel van. Totdat het ongemak veranderde in regelrechte buikpijn, en ze zich besefte dat haar lichaam haar probeerde te vertellen dat er iets niet helemaal goed zat. Buikpijn door obstipatie / Bron: Andrey Popov/Shutterstock.com
Buikpijn door obstipatie / Bron: Andrey Popov/Shutterstock.comObstipatie ontstaat vaak door een combinatie van factoren, zoals onvoldoende vezelinname, weinig lichaamsbeweging, en onvoldoende vochtinname. Soms spelen hormonale schommelingen, stress of medicijngebruik ook een rol. Hoewel het meestal onschuldig is, kan obstipatie het dagelijks leven flink verstoren en leidt het bij sommige mensen tot angst en frustratie rondom het toiletbezoek.
Epidemiologie van obstipatie
Obstipatie, een verstoring in de stoelgang die leidt tot onregelmatige, moeilijke of pijnlijke ontlasting, is een veelvoorkomende klacht die wereldwijd mensen van alle leeftijden treft. De incidentie van obstipatie wordt beïnvloed door factoren zoals leeftijd, geslacht, genetische aanleg, klimaat en leefstijl. Hier gaan we dieper in op de epidemiologie van obstipatie, met aandacht voor verschillen tussen leeftijdsgroepen, geslachten en geografische regio's, zowel binnen Nederland, België, de overzeese gebieden als internationaal. Meer vrouwen dan mannen hebben last van obstipatie / Bron: Clker Free Vector Images, Pixabay
Meer vrouwen dan mannen hebben last van obstipatie / Bron: Clker Free Vector Images, PixabayObstipatie komt vaker voor bij vrouwen dan bij mannen, en de prevalentie stijgt aanzienlijk met de leeftijd. Hormonale factoren en een tragere darmfunctie zijn belangrijke redenen waarom obstipatie vrouwen vaker treft, vooral tijdens de zwangerschap en de menopauze. Bij ouderen speelt de verminderde darmactiviteit, minder beweging en medicijngebruik een rol.
- Cijfers in Nederland: In Nederland kampt naar schatting 10-20% van de volwassen bevolking met obstipatie. Bij vrouwen boven de 50 jaar ligt dit percentage hoger, met 30% van de vrouwen die regelmatige klachten rapporteert.
- Wereldwijd: Obstipatie treft wereldwijd ongeveer 14% van de volwassenen, waarbij het risico bij ouderen (65+) stijgt tot wel 40%. De prevalentie onder vrouwen ligt wereldwijd zo'n 60% hoger dan bij mannen, vooral door hormonale en biologische factoren.
Kinderen en obstipatie: een veelvoorkomend probleem
Obstipatie is ook een veelvoorkomend probleem bij kinderen, vooral tijdens belangrijke ontwikkelingsfases zoals zindelijkheidstraining. Ongeveer 10-30% van de kinderen wereldwijd ervaart periodieke obstipatie, vaak door een combinatie van voedingsfactoren, angst rondom de stoelgang en onregelmatige toiletgewoonten. In Nederland en België komt obstipatie bij kinderen veel voor, vooral rond de leeftijd van 2 tot 4 jaar.
- Cijfers in Nederland en België: Bij Nederlandse en Belgische kinderen onder de 6 jaar heeft 20-25% wel eens last van obstipatie. Dit percentage ligt hoger in stedelijke gebieden, mogelijk door minder toegang tot buitenruimtes voor actief spel en fysieke beweging.
- Internationale verschillen: In ontwikkelingslanden komt obstipatie minder vaak voor bij kinderen door een vezelrijk dieet en regelmatige lichamelijke activiteit, maar in geïndustrialiseerde landen is het probleem significant groter.
Klimaat en geografische verschillen: van gematigd Nederland tot tropische overzeese gebieden
Klimaat speelt een verrassende rol in de incidentie van obstipatie. In warme en droge klimaten hebben mensen vaker last van uitdroging, wat de ontlasting harder maakt. In de tropische overzeese gebieden, zoals Curaçao en Aruba, wordt obstipatie vaak veroorzaakt door de hitte en vochtigheid die het lichaam uitdroogt, waardoor de ontlasting moeizamer passeert.
- Cijfers in Nederland: Obstipatie heeft geen grote seizoensgebonden variatie in Nederland, maar mensen melden wel vaker symptomen in de zomermaanden, mogelijk door uitdroging tijdens warme periodes.
- Overzeese gebiedsdelen: In de Nederlandse overzeese gebiedsdelen komt obstipatie ongeveer 15% vaker voor dan in gematigde klimaten zoals Nederland, vooral tijdens periodes van extreme hitte. Dit kan worden verholpen door regelmatig water te drinken, maar de aanpassing aan het klimaat kan voor zowel bewoners als toeristen een probleem vormen.
- Wereldwijde trends: In warme, droge gebieden zoals het Midden-Oosten is de incidentie van obstipatie hoger dan in vochtige, koelere klimaten, vooral door uitdroging. In de VS hebben mensen in de warmere staten vaker last van obstipatie, en dit verschil wordt groter tijdens de zomer.
Genetische aanleg en familiegeschiedenis: obstipatie in de genen
Er bestaat een duidelijke genetische component in de aanleg voor obstipatie. Bij mensen met familieleden die aan chronische obstipatie lijden, komt het probleem vaker voor. Genetische variaties die de darmperistaltiek beïnvloeden of gevoeligheid voor hormonale schommelingen vergroten, kunnen het risico verhogen.
- Erfelijke aanleg: Bij mensen met een familiegeschiedenis van obstipatie is de kans op chronische obstipatie ongeveer 2-3 keer hoger dan bij mensen zonder die achtergrond. Genetische variaties in genen die de darmwerking beïnvloeden, zoals het SCN5A-gen, zijn in verband gebracht met een verhoogde kans op chronische obstipatie.
- Wereldwijd: In regio’s waar vezelarme diëten gangbaar zijn, zoals in het Westen, komt obstipatie door genetische aanleg vaker voor. In Aziatische landen met vezelrijke voedingspatronen zijn genetische verschillen in darmwerking minder vaak verantwoordelijk voor obstipatie.
Leefstijl en voeding: de invloed van vezels, beweging en hydratatie
Leefstijl speelt een grote rol in het voorkomen en beheersen van obstipatie. Mensen die een vezelarm dieet volgen, weinig water drinken en weinig bewegen, hebben een verhoogd risico. In stedelijke gebieden waar mensen een zittend leven leiden, is obstipatie een groter probleem dan in landelijke gebieden waar mensen fysiek actiever zijn en meer toegang hebben tot verse, vezelrijke voeding.
- Nederland en België: In Nederland en België komt obstipatie meer voor in stedelijke gebieden dan in het platteland. Stedelijke inwoners hebben gemiddeld een vezelarme voeding en een zittender leven. In Nederland heeft ongeveer 18% van de stedelijke volwassenen last van regelmatige obstipatieklachten.
- Wereldwijd: In landen zoals Japan, waar het dieet rijk is aan vezels uit groenten en volkoren granen, komt obstipatie minder vaak voor. In de VS, waar een vezelarm dieet en zittend werk de norm zijn, komt obstipatie in 16% van de volwassen bevolking voor.
Soorten obstipatie: verschillende wegen naar verstopping
Obstipatie is niet zomaar één probleem; het kan op meerdere manieren ontstaan, elk met zijn eigen kenmerken en oorzaken. Wat voor de één een kwestie van een wat tragere darmwerking is, kan voor de ander het resultaat zijn van een verstoring in de spieren die bij de stoelgang betrokken zijn. Hier zijn de meest voorkomende soorten obstipatie, elk met zijn eigen verhaal en impact op het dagelijkse leven.Functionele obstipatie
Bij functionele obstipatie werkt de darm in principe goed, maar de ontlasting blijft toch steken. Dit type obstipatie is vaak het resultaat van een vezelarm dieet, weinig lichaamsbeweging of onvoldoende vochtinname. Het probleem ligt niet in de werking van de darmen zelf, maar eerder in de manier waarop deze hun werk doen onder invloed van omgevings- en leefstijlfactoren. Functionele obstipatie komt veel voor, vooral bij mensen met een drukke levensstijl, en kan vaak worden verholpen met voedingsaanpassingen en regelmatige beweging.Chronische obstipatie
Chronische obstipatie is een hardnekkige vorm die langer dan drie maanden aanhoudt. Het ontstaat vaak door een combinatie van factoren, zoals genetische aanleg, medicijngebruik, en zelfs psychologische factoren zoals stress of angst rondom het toiletbezoek. Bij deze vorm van obstipatie zijn de symptomen vaak intensiever en beïnvloeden ze het dagelijks leven. Chronische obstipatie vraagt meestal om een uitgebreide aanpak waarbij dieet, beweging en soms zelfs therapie voor een gezonder stoelgangritme moeten zorgen.Darmgerelateerde (trage transit) obstipatie
Soms verloopt het transport van voedselresten door de darmen simpelweg traag – de darmen werken langzaam, waardoor de ontlasting uitdroogt en harder wordt. Deze vorm van obstipatie wordt vaak 'trage transit' genoemd en komt voor wanneer de natuurlijke peristaltiek (samentrekkende beweging) van de darmen verzwakt is. Deze vorm kan erfelijk zijn en is soms moeilijk met alleen dieetveranderingen op te lossen, waardoor extra vezels of speciale medicatie nodig zijn om de darmen een handje te helpen.Obstructieve obstipatie
Bij obstructieve obstipatie is de darmwerking in orde, maar zijn de spieren rondom de anus en bekkenbodem uit balans, waardoor de ontlasting moeilijk naar buiten kan. Dit type komt vaak voor bij mensen met bekkenbodemproblemen of na een bevalling. De betrokken spieren werken niet goed samen, wat leidt tot een gevoel van blokkade en onvolledige lediging. Voor obstructieve obstipatie is vaak een specifieke behandeling nodig, zoals bekkenbodemfysiotherapie om de spieren rondom het darmkanaal beter op elkaar af te stemmen.Medicatie-gerelateerde obstipatie
Sommige medicijnen, zoals opioïden, antidepressiva en bepaalde bloeddrukverlagers, kunnen obstipatie als bijwerking hebben. Deze medicijn-geïnduceerde obstipatie ontstaat doordat de medicijnen de peristaltiek van de darmen verlagen of de vochtopname uit de ontlasting verhogen. In dit geval is aanpassing van de medicatie soms een oplossing, maar vaak kunnen vezelrijke voeding, vochtinname en eventueel laxeermiddelen helpen om de stoelgang weer op gang te brengen.Symptomen bij obstipatie
De algemene klachten bij obstipatie kunnen bestaan uit:- Toenemende buikpijn;
- Misselijk;
- Braken;
- Malaise;
- Gewichtsverlies;
- Winderigheid;
- Overloopdiarree of paradoxale diarree;
- Onrust;
- Bolle buik; en
- Verwardheid.
Oorzaken van obstipatie
Obstipatie is een aandoening van het spijsverteringsstelsel waarbij je harde uitwerpselen hebt die je moeilijk kunt uitpoepen. In de meeste gevallen gebeurt dit omdat de dikke darm te veel water heeft opgenomen uit het voedsel dat zich in de dikke darm bevindt.Hoe langzamer het voedsel door het spijsverteringskanaal beweegt, hoe meer water de dikke darm ervan zal opnemen. Bijgevolg wordt de ontlasting droog en hard. Wanneer dit gebeurt, kan het poepen erg pijnlijk worden. Oorzaken van obstipatie zijn onder meer lichamelijke inactiviteit, bepaalde medicijnen en veroudering, aangezien met het ouder worden er anatomische en fysiologische veranderingen optreden in de dikke darm. Sommige gevallen van obstipatie kunnen worden verlicht door leefstijlveranderingen. Laxeermiddelen mogen alleen als laatste redmiddel worden gebruikt.
Obstipatie door leefstijl
Heel vaak wordt obstipatie veroorzaak door te weinig vezelinname, door te weinig te drinken en door te weinig te bewegen. Vers fruit / Bron: Istock.com/karelnoppe
Vers fruit / Bron: Istock.com/karelnoppeTe weinig vezelinname
Voedingsvezels zijn onverteerbare bestanddelen in plantaardige producten, zoals groenten, fruit en peulvruchten. Grofweg 90% van de Nederlanders krijgt te weinig vezels binnen. Vezelarme voeding kan zorgen voor obstipatie. Vezels zorgen er namelijk voor dat ontlasting meer vocht vasthoudt, waardoor je meer en zachtere ontlasting krijgt. Het is belangrijk daarbij voldoende te drinken. De aanbevolen hoeveelheid is 30 gram vezels per dag. Vezels zijn vooral aanwezig in volkoren- en roggebrood, aardappelen, volkoren pasta, zilvervliesrijst, peulvruchten (bonen, erwten, linzen); rauwe en gekookte groenten, fruit en volkorenbiscuit, muesli(repen), rijstwafels en popcorn.Te weinig vochtinname
Onvoldoende vochtinname is een belangrijke oorzaak van obstipatie of verstopping. Voldoende vochtinname is nodig voor de darmbeweging en vergemakkelijkt de stoelgang. Dagelijks komt er om en nabij 7-9 liter vocht in het maag-darmstelsel terecht. Twee liter door drinken en de rest door secreties van speekselklieren, galblaas, maag, alvleesklier en darm. In al dit vocht bevinden zich voor het lichaam belangrijke voedingsstoffen. Deze voedingsstoffen worden opgenomen in de dunne darm en het meeste vocht wordt gereabsorbeerd in de dikke darm. Hierdoor krijg je vaste ontlasting. De Gezondheidsraad geeft als richtlijn dat je als man of vrouw ongeveer 1,5 tot 2 liter vocht per dag moet drinken. Lichaamsbeweging zet je dikke darm aan tot bewegen / Bron: Istock.com/michaeljung
Lichaamsbeweging zet je dikke darm aan tot bewegen / Bron: Istock.com/michaeljungTe weinig lichaamsbeweging
Immobiliteit en een gebrek aan lichaamsbeweging zorgt uiteindelijk voor obstipatie. Zorg daarom voor voldoende lichaamsbeweging, dat wil zeggen dat je dagelijks ten minste een halfuur intensief beweegt. Je kunt het ook opdelen: drie keer tien minuten of twee keer een kwartier intensief bewegen is ook goed. Voorbeelden van matig intensief bewegen zijn wandelen, rennen, fietsen, zwemmen, stofzuigen of tuinieren. Door deze activiteiten komen de darmen in beweging en daardoor komt de ontlasting beter op gang.Verandering van routine (vakantie)
Wanneer je reist of met vakantie gaat, verandert je normale routine. Dit kan je spijsverteringsstelsel beïnvloeden, wat soms tot obstipatie leidt. Je eet op andere tijden, of je gaat op een ander tijdstip naar bed gaan, je staat op een ander tijdstip op en je gaat op verschillende tijdstippen naar het toilet. Al deze veranderingen kunnen het risico op obstipatie verhogen.Overmatig gebruik van laxeermiddelen
Sommige mensen gebruiken overmatig laxeermiddelen, een middel dat gebruikt wordt bij obstipatie. Laxeermiddelen zijn effectief in het helpen van een stoelgang. Door ze echter regelmatig te gebruiken, kan het lichaam wennen aan hun werking en geleidelijk moet de dosis worden verhoogd om hetzelfde effect te krijgen. Laxeermiddelen kunnen verslavend zijn. Wanneer je er afhankelijk van wordt van hen, is er een aanzienlijk risico op obstipatie wanneer je ermee stopt.Niet naar het toilet gaan als je aandrang voelt
Als je iet naar het toilet gaat zodra je aandrang voelt maar je ontlasting ophoudt, kan de drang geleidelijk verdwijnen totdat je niet langer de behoefte voelt om te gaan. Hoe langer het wordt uitgesteld, hoe droger en harder de ontlasting zal zijn. Het advies is dan ook om meteen te gaan poepen zodra je aandrang voelt. Oxycodon
OxycodonObstipatie door medicatie
Bepaalde medicijnen kunnen voor obstipatie zorgen. Opiaten en morfineachtige pijnstillers zoals morfine, diamorfine, oxycodon, codeïne (ook in hoestsiropen) verminderen de (voorwaartse) darmperistaltiek en verhogen de spierspanning ter hoogte van de anale sluitspier. Ook antidepressiva en anti-parkinsonmiddelen met een anticholinergische werking verminderen de darmbewegingen. Het gevolg is dat het lichaam langer de tijd krijgt om vocht op te nemen uit de dikke darm, waardoor de ontlasting droger en harder wordt. Vaak krijgen patiënten bij dergelijke middelen macrogol voorgeschreven. Dit middel maakt je ontlasting zachter en makkelijker uit te scheiden, waardoor de verstopping wordt opgeheven of verminderd.Bepaalde middelen tegen kanker die gebruikt worden bij chemotherapie, de behandeling van kanker met cytostatica ofwel medicijnen die cellen doden of de celdeling remmen, kunnen obstipatie veroorzaken, vooral alkaloïden uit de (roze) maagdenpalm welke geschikt zijn voor agressieve chemotherapie. Andere obstiperende geneesmiddelen zijn:
- diuretica (plaspillen);
- maagzuurremmers die aluminium bevatten;
- calcium;
- spierontspanners, zoals diazepam;
- orale ijzerpreparaten.
Daarnaast kan het chronische gebruik van laxeermiddelen obstipatie veroorzaken.
 Obstipatie tijdens zwangerschap / Bron: Zerocool, Pixabay
Obstipatie tijdens zwangerschap / Bron: Zerocool, PixabayZwangerschap
Zwangerschap brengt hormonale veranderingen teweeg die een vrouw gevoeliger kunnen maken voor obstipatie. Ook kan de baarmoeder op de ingewanden drukken en deze samenpersen, waardoor de passage van voedsel wordt vertraagd.Ouderdom
Naarmate je ouder wordt, vertraagt je stofwisseling of metabolisme, wat resulteert in verminderde darmactiviteit. De spieren in het spijsverteringskanaal werken niet zo goed meer als vroeger.Metabole en/of endocriene factoren
Een trage schildklierwerking (hypothyreoïdie), uremie (bloedvergiftiging door onvoldoende werking van de nieren), dehydratie (uitdroging), hypercalciëmie (een te hoog calciumgehalte in het bloed), hypokaliëmie (een te lage kaliumspiegel) zijn geen rechtstreekse oorzaken van verstopping, maar kunnen het ontstaan ervan wel in de hand werken.Neurogene aandoeningen
Een neurogene aandoening zoals een dwarslaesie, spina bifida (open ruggetje), ziekte van Parkinson en multiple sclerose (MS), heeft ook een negatief effect op de passagetijd door de dikke darm, zodat chronische obstipatie kan ontstaan. De passagetijd kan dan bijna twee keer zo lang dan normaal zijn. Het gevolg is dat er teveel water wordt opgenomen. De ontlasting wordt hard en droog. Dit komt doordat beschadiging van het ruggenmerg kan leiden tot een onderbreking van de zenuwvoorziening van de darm met vermindering van de tonus van de darm (darmspanning) als rechtstreeks gevolg.Systemische ziekten
Systemische ziekten zijn aandoeningen waarbij het hele lichaam betrokken is en niet alleen een bepaald orgaan, zoals:- lupus
- sclerodermie
- amyloïdose
Obstipatie door darmaandoeningen
Problemen in je maag-darmkanaal die je colon of rectum vernauwen, kunnen obstipatie veroorzaken. Het kan hierbij gaan om tumoren (bijvoorbeeld darmkanker) of om ontsteking of zwelling, zoals bij diverticulitis of inflammatoire darmziekten, zoals de ziekte van Crohn of colitis ulcerosa). Ook functionele darmaandoeningen zoals het prikkelbare darmsyndroom, kunnen obstipatie veroorzaken.Prikkelbare darmsyndroom
Het prikkelbare darmsyndroom (PDS) is een veelvoorkomende aandoening in de darmen. De meest voorkomende symptomen van PDS zijn buikpijn linksonder in de buik, hevige darmkrampen, een opgeblazen gevoel, winderigheid (flatulentie) en stoelgangproblemen, zoals afwisselend diarree en obstipatie.Ziekte van Crohn
Diarree staat meestal bovenaan de lijst van symptomen bij de ziekte van Crohn, maar obstipatie komt ook vaak voor bij mensen met de ziekte van Crohn. De ziekte van Crohn kan elk deel van het maag-darmstelsel beïnvloeden, wat leidt tot een verscheidenheid aan symptomen. Crohn is beïnvloedt meestal het einde van de dunne darm (het ileum) en het begin van de dikke darm. Een van de functies van je dikke darm is het opnemen van water uit verteerd voedsel. Als je dikke darm te veel water opneemt, kan ontlasting indrogen wat leidt tot verstopping. Veel mensen met Crohn vermijden vezelrijke voedingsmiddelen, zoals rauwe groenten en fruit, omdat deze hun maag irriteren. Patiënten met de ziekte van Crohn gebruiken meestal ook verschillende medicijnen en drinken misschien niet genoeg water om diarree te voorkomen. Om deze redenen is het niet ongebruikelijk dat mensen met de ziekte van Crohn af en toe last hebben van obstipatie.Een ernstige complicatie van de ziekte van Crohn is het ontstaan van stricturen (vernauwingen) in de darm. wat betekent dat een deel van de darm is versmald door littekens. Dit kan leiden tot verstopping of obstructie van je darm. Obstipatie kan een teken zijn van een darmobstructie. Schakel onmiddellijk medische hulp in als je last hebt van onhandelbare misselijkheid en braken, een aanhoudend opgeblazen gevoel in de buik of langdurige obstipatie.
Colitis ulcerosa
Obstipatie is een mogelijke complicatie van colitis ulcerosa, een inflammatoire darmziekte die ontstekingen veroorzaakt langs de bekleding van je dikke darm en rectum. Er is een groter risico op obstipatie wanneer een ontsteking optreedt in het rectum (endeldarmontsteking). Dit type ontsteking staat ook bekend als proctitis. Vanwege spasmen ontspant de bekkenbodem niet. Dit verstoort de normale darmactiviteit, waardoor het moeilijk is om ontlasting te krijgen. Corticosteroïden en immunosuppressieve geneesmiddelen worden vaak voorgeschreven om colitis ulcerosa te behandelen. Soms heb je ook middelen nodig om obstipatie te voorkomen.Psychosociale invloeden
Obstipatie kan ook in de hand gewerkt worden door aanhoudende stress en spanning, slecht nieuws, pijn, angst of een angststoornis en depressie. Stress en spanning kunnen ervoor zorgen dat het autonome zenuwstelsel, dat de darmbewegingen reguleert, ontregeld raakt. Chronische stress kan leiden tot een overmatige aanmaak van het stresshormoon cortisol, wat een negatieve invloed kan hebben op de spijsvertering en de snelheid waarmee voedsel door de darmen beweegt. Obstipatie door depressie / Bron: Johan Larson/Shutterstock.com
Obstipatie door depressie / Bron: Johan Larson/Shutterstock.comOok negatieve emoties zoals verdriet, angst of boosheid kunnen invloed hebben op de darmwerking. De darm wordt wel het 'tweede brein' genoemd, omdat er veel zenuwcellen in de darmwand zitten die communiceren met de hersenen. Dit betekent dat emotionele spanning direct van invloed kan zijn op de darmen. Mensen die kampen met angsten of depressieve gevoelens hebben vaak een veranderde darmwerking, wat kan leiden tot verstopping.
Bovendien kan de invloed van psychosociale factoren zoals werkdruk, relatieproblemen of een gebrek aan sociale steun bijdragen aan de ontwikkeling van obstipatie. Sociale isolatie of eenzaamheid kunnen bijvoorbeeld leiden tot een slechtere gezondheid en een verminderde motivatie om gezond te eten of voldoende te bewegen, wat eveneens bijdraagt aan obstipatie. Hetzelfde geldt voor mensen die langdurig in een situatie van onzekerheid of angst verkeren, zoals financiële problemen of zorgen over de toekomst.
Daarnaast is er een wisselwerking tussen pijn en obstipatie. Pijnklachten kunnen ervoor zorgen dat mensen minder actief worden, wat op zijn beurt de darmbeweging vertraagt. Ook kan het gebruik van pijnstillers, vooral opioïden, bijdragen aan obstipatie. Mensen die pijn ervaren, kunnen daarnaast angst ontwikkelen voor de ontlasting zelf, vooral als deze pijnlijk of moeizaam is, wat kan leiden tot het onbewust ophouden van de ontlasting en verdere verergering van obstipatie.
Tot slot kan het ervaren van schaamte of ongemak over de eigen stoelgang ook bijdragen aan obstipatie. Mensen kunnen het uitstellen om naar het toilet te gaan als ze zich in een ongemakkelijke situatie bevinden, bijvoorbeeld op het werk of in een openbare ruimte. Dit uitstelgedrag kan ervoor zorgen dat de ontlasting in de darm harder en droger wordt, wat leidt tot obstipatie.
Risicogroepen
OuderenEen van de belangrijkste risicogroepen voor obstipatie zijn ouderen. Met het ouder worden vertraagt de werking van het spijsverteringsstelsel, en de spieren in de darmen worden vaak minder efficiënt. Dit komt deels door veranderingen in het metabolisme, maar ook door een afname in fysieke activiteit. Ouderen zijn vaak minder actief, wat de doorstroom van voedsel door het spijsverteringskanaal vertraagt. Daarnaast is er ook vaak sprake van een verminderd dorstgevoel, wat kan leiden tot een lagere vochtinname en daarmee een verhoogd risico op obstipatie.
Medicatie speelt eveneens een grote rol. Ouderen gebruiken vaak meerdere geneesmiddelen (polyfarmacie), en veel van deze medicijnen, zoals opioïden en bepaalde bloeddrukverlagers, kunnen obstipatie als bijwerking hebben. Ook voedingspatronen kunnen veranderen door problemen met kauwen of slikken, wat kan resulteren in een lagere vezelinname, een belangrijke factor in het voorkomen van obstipatie.
Zwangere vrouwen
Zwangere vrouwen vormen een andere risicogroep voor obstipatie. Tijdens de zwangerschap maakt het lichaam hormonen aan die ervoor zorgen dat de spieren in het lichaam ontspannen, waaronder de darmspieren. Deze ontspanning kan leiden tot een tragere darmpassage. Bovendien zorgt de groei van de baarmoeder voor extra druk op de darmen, waardoor de doorgang van voedsel wordt belemmerd.
Ook ijzersupplementen, die vaak worden voorgeschreven tijdens de zwangerschap om bloedarmoede te voorkomen, kunnen obstipatie veroorzaken. De veranderde hormoonspiegels, in combinatie met een verminderde fysieke activiteit, dragen allemaal bij aan een verhoogd risico op obstipatie tijdens de zwangerschap.
Mensen met een sedentaire levensstijl
Mensen die een sedentaire levensstijl hebben, lopen ook een groter risico op obstipatie. Regelmatige fysieke activiteit helpt namelijk om de darmen actief te houden en bevordert een gezonde stoelgang. Mensen die veel zitten, zoals kantoormedewerkers of mensen met een verminderde mobiliteit, hebben vaak een tragere darmwerking. Het gebrek aan beweging kan leiden tot een minder effectieve peristaltiek, de samentrekkingen van de darmwand die nodig zijn om voedsel door het spijsverteringskanaal te verplaatsen.
Chronisch zieken
Chronisch zieken, vooral mensen met aandoeningen zoals diabetes, multiple sclerose (MS), de ziekte van Parkinson of een schildklieraandoening, lopen een verhoogd risico op obstipatie. Deze aandoeningen kunnen het zenuwstelsel en de spieren die verantwoordelijk zijn voor de darmbewegingen beïnvloeden, waardoor de stoelgang trager of moeilijker wordt. Daarnaast kunnen de medicijnen die worden gebruikt om deze aandoeningen te behandelen, zoals pijnstillers en antidepressiva, ook bijdragen aan obstipatie.
Risicofactoren
Voedingspatroon met weinig vezelsEen voeding met weinig vezels is een van de meest voorkomende risicofactoren voor obstipatie. Vezels spelen een essentiële rol in het bevorderen van een gezonde stoelgang door vocht vast te houden en het volume van de ontlasting te vergroten, waardoor deze gemakkelijker door de darmen kan bewegen. Een dieet dat voornamelijk bestaat uit bewerkte voedingsmiddelen, zoals wit brood, gebak en suikerhoudende snacks, bevat vaak onvoldoende vezels, wat leidt tot een verhoogd risico op obstipatie.
Onvoldoende vochtinname
Voldoende hydratatie is cruciaal voor een gezonde spijsvertering. Wanneer het lichaam onvoldoende vocht krijgt, wordt de ontlasting harder en droger, wat het moeilijker maakt om deze door de darmen te verplaatsen. Mensen die te weinig water drinken, of die vooral dranken nuttigen die vochtafdrijvend werken, zoals koffie of alcohol, hebben een verhoogd risico op obstipatie.
Gebrek aan fysieke activiteit
Lichamelijke beweging stimuleert de peristaltiek, de golvende samentrekkingen van de darmspieren die de ontlasting door het spijsverteringsstelsel verplaatsen. Een gebrek aan beweging kan de peristaltiek vertragen, wat leidt tot obstipatie. Dit risico is bijzonder hoog bij mensen die om medische redenen bedlegerig zijn of die een zeer inactieve levensstijl hebben.
Gebruik van bepaalde medicatie
Verschillende medicijnen kunnen obstipatie veroorzaken als bijwerking. Geneesmiddelen zoals opioïde pijnstillers, antidepressiva, ijzersupplementen, calciumkanaalblokkers (voor hoge bloeddruk) en antacida die aluminium bevatten, kunnen allemaal bijdragen aan het ontstaan van obstipatie. Deze medicijnen beïnvloeden de werking van de darmen, vaak door de darmspieren te ontspannen of door de hoeveelheid vocht in de ontlasting te verminderen, wat leidt tot een tragere darmpassage.
Psychologische factoren
Psychosociale invloeden, zoals stress, angst en depressie, kunnen eveneens een rol spelen bij het ontwikkelen van obstipatie. Wanneer iemand gestrest is, kan dit leiden tot een verhoogde aanmaak van het stresshormoon cortisol, wat de normale werking van de darmen kan verstoren. Mensen die kampen met angst of depressie, ervaren vaak veranderingen in hun darmwerking, wat kan leiden tot obstipatie. Psychische spanning kan er ook voor zorgen dat mensen minder goed voor zichzelf zorgen, zoals een ongezond dieet of minder lichaamsbeweging, wat bijdraagt aan obstipatie.
Veranderingen in routine
Veranderingen in dagelijkse routines, zoals reizen of ploegendienst, kunnen leiden tot obstipatie. De darmwerking is vaak sterk verbonden met het dagelijkse ritme van een persoon. Wanneer dat ritme wordt verstoord, bijvoorbeeld door jetlag of onregelmatige werktijden, kan dit invloed hebben op de frequentie en het gemak van de stoelgang. Het aanpassen aan een nieuwe omgeving of nieuwe werktijden kan de normale werking van de darmen verstoren, wat leidt tot obstipatie.
Uitstelgedrag bij toiletbezoek
Het bewust uitstellen van een toiletbezoek kan ook een risicofactor zijn voor obstipatie. Wanneer de drang om naar het toilet te gaan wordt genegeerd, wordt de ontlasting langer in de dikke darm vastgehouden, waardoor deze harder en droger wordt. Dit kan leiden tot pijnlijke, moeilijke stoelgang en uiteindelijk chronische obstipatie. Veel mensen stellen het toiletbezoek uit vanwege een gebrek aan privacy of tijd, bijvoorbeeld op het werk of in sociale situaties, wat de klachten kan verergeren.
Erfelijke aanleg
Ten slotte kan ook erfelijke aanleg een rol spelen bij het ontwikkelen van obstipatie. Sommige mensen hebben van nature een tragere darmwerking, wat in de familie kan voorkomen. Als obstipatie een veelvoorkomend probleem is binnen een familie, kan dit wijzen op een genetische aanleg voor een trage darmperistaltiek of een afwijking in de darmfunctie.
Onderzoek en diagnose
Obstipatie kan een complex probleem zijn, waarbij een goede diagnose essentieel is om de oorzaak vast te stellen en de juiste behandeling in te zetten. Het onderzoek naar obstipatie begint meestal met een gedetailleerde anamnese, waarbij de arts vragen stelt over de medische voorgeschiedenis, het voedingspatroon, de levensstijl en eventuele medicatie van de patiënt. De arts zal daarnaast vragen naar de aard van de klachten, zoals de frequentie van de ontlasting, de consistentie en eventuele bijkomende symptomen zoals buikpijn of een opgeblazen gevoel. Hierbij wordt gebruikgemaakt van de Rome-criteria, een internationale standaard voor het diagnosticeren van functionele darmstoornissen zoals obstipatie.Lichamelijk onderzoek
Een lichamelijk onderzoek kan helpen om andere oorzaken van obstipatie uit te sluiten. De arts zal meestal de buik palperen om te voelen of er sprake is van ophoping van ontlasting of andere afwijkingen. Daarnaast kan een rectaal toucher worden uitgevoerd om de consistentie van de ontlasting en de eventuele aanwezigheid van aambeien of andere afwijkingen in het rectum te beoordelen. Dit onderzoek kan ook helpen om te bepalen of er sprake is van een verstoorde werking van de sluitspier.
Laboratoriumonderzoek
Bloedonderzoek kan worden uitgevoerd om onderliggende oorzaken van obstipatie te identificeren, zoals hormonale afwijkingen of tekorten aan bepaalde voedingsstoffen. De arts kan bijvoorbeeld de schildklierfunctie controleren om te zien of er sprake is van hypothyreoïdie, een aandoening waarbij de schildklier te traag werkt en die kan bijdragen aan obstipatie. Daarnaast kan bloedarmoede, veroorzaakt door ijzergebrek, ook een rol spelen. Andere mogelijke onderzoeken zijn het meten van de calciumspiegel, aangezien een verhoogd calciumgehalte in het bloed kan wijzen op hypercalciëmie, wat een mogelijke oorzaak van obstipatie kan zijn.
Beeldvormend onderzoek
In sommige gevallen kan beeldvormend onderzoek worden ingezet om een beter inzicht te krijgen in de oorzaak van obstipatie. Een röntgenfoto van de buik kan bijvoorbeeld helpen om de aanwezigheid van opgehoopte ontlasting in de darmen zichtbaar te maken. Daarnaast kan een echografie van de buik worden uitgevoerd om eventuele obstructies of andere afwijkingen in het spijsverteringsstelsel op te sporen.
Een minder vaak voorkomend, maar nuttig onderzoek is de defecografie. Dit is een specifiek type röntgenonderzoek waarbij de bewegingen van de endeldarm en de anus tijdens de stoelgang worden geobserveerd. Defecografie kan helpen bij het opsporen van functionele problemen, zoals rectale intussusceptie (waarbij een deel van de darm naar binnen zakt) of problemen met de bekkenbodemspieren.
Colonoscopie
Bij aanhoudende of onverklaarbare obstipatie kan een colonoscopie worden uitgevoerd. Dit onderzoek maakt gebruik van een flexibele buis met een camera, waarmee de arts de binnenkant van de dikke darm kan bekijken. Een colonoscopie kan helpen om eventuele structurele afwijkingen zoals poliepen, vernauwingen of ontstekingen in de dikke darm uit te sluiten. Het is vooral belangrijk wanneer er sprake is van alarmsymptomen zoals bloed in de ontlasting, gewichtsverlies of een verandering in het ontlastingspatroon bij mensen ouder dan 50 jaar.
Transitonderzoek van de dikke darm
Een minder vaak uitgevoerd onderzoek is het transitonderzoek van de dikke darm, ook wel colon transit time test genoemd. Hierbij worden kleine markeringen, meestal in de vorm van capsules met röntgenzichtbare korrels, ingenomen om te beoordelen hoe lang het duurt voordat deze door de dikke darm zijn gepasseerd. Na een aantal dagen worden er röntgenfoto's gemaakt om te zien waar de markeringen zich bevinden. Dit onderzoek kan helpen om vast te stellen of er sprake is van een vertraagde passage door de dikke darm en om het onderscheid te maken tussen verschillende typen obstipatie, zoals vertraagde transit obstipatie of functionele obstipatie.
Anorectale manometrie
Anorectale manometrie is een specifiek onderzoek dat wordt gebruikt om de werking van de spieren in en rondom de anus te beoordelen. Hierbij wordt een dunne katheter in het rectum gebracht waarmee de druk in de anus en endeldarm kan worden gemeten. Dit onderzoek kan helpen bij het identificeren van problemen met de bekkenbodemspieren of de sluitspier, die kunnen bijdragen aan obstipatie. Het is vooral nuttig voor mensen die moeite hebben met het ontspannen van de spieren tijdens de stoelgang, wat kan wijzen op een bekkenbodemdyssynergie.
Ballonexpulsietest
Een ander, minder vaak uitgevoerd onderzoek is de ballonexpulsietest. Dit onderzoek wordt gebruikt om te beoordelen of iemand in staat is om de spieren rond de anus goed te ontspannen tijdens de stoelgang. Hierbij wordt een kleine ballon gevuld met water in het rectum geplaatst, en wordt de patiënt gevraagd deze uit te persen, vergelijkbaar met een normale stoelgang. Als de patiënt hier moeite mee heeft, kan dit wijzen op een stoornis in de bekkenbodemfunctie.
MRI defecografie
Een meer geavanceerd onderzoek is MRI defecografie, waarbij met behulp van MRI-beelden de bewegingen van de bekkenbodemspieren tijdens de stoelgang worden bekeken. Dit onderzoek geeft gedetailleerdere informatie over de anatomie en functie van de bekkenbodem en kan helpen bij het identificeren van afwijkingen zoals verzakkingen of andere structurele problemen. Het wordt voornamelijk ingezet bij patiënten waarbij eerdere onderzoeken onvoldoende duidelijkheid hebben gegeven over de oorzaak van obstipatie.
Behandeling van obstipatie
Obstipatie kan een vervelend en hardnekkig probleem zijn, maar gelukkig zijn er verschillende behandelingsmogelijkheden die kunnen helpen om de klachten te verlichten en de stoelgang weer op gang te brengen. De aanpak van obstipatie bestaat uit een combinatie van leefstijlaanpassingen, medicatie en in sommige gevallen aanvullende behandelingen. Hieronder worden de verschillende opties uitgebreid besproken.Leefstijlaanpassingen
In de meeste gevallen kan obstipatie effectief worden behandeld door veranderingen in de leefstijl aan te brengen. Deze aanpassingen zijn vaak de eerste stap en kunnen langdurige verlichting bieden zonder de noodzaak van medicatie.Vezelrijk dieet
Een van de belangrijkste adviezen bij obstipatie is het verhogen van de inname van voedingsvezels. Vezels zorgen ervoor dat de ontlasting meer volume krijgt en zachter wordt, waardoor deze gemakkelijker door de darmen kan bewegen. Aanbevolen vezelrijke voedingsmiddelen zijn onder andere volkorenproducten, groenten, fruit, peulvruchten en noten. Het is belangrijk om de vezelinname geleidelijk te verhogen, zodat de darmen de tijd krijgen om zich aan te passen.
Voldoende vochtinname
Het drinken van voldoende water is van kardinaal belang bij de behandeling van obstipatie. Vezels hebben namelijk vocht nodig om goed te kunnen functioneren. Zonder voldoende vocht kan de ontlasting harder worden, wat het moeilijker maakt om deze uit te scheiden. Het wordt aangeraden om minstens 1,5 tot 2 liter water per dag te drinken, afhankelijk van leeftijd, activiteitenniveau en klimatologische omstandigheden.
Regelmatige beweging
Lichamelijke activiteit stimuleert de darmwerking en bevordert een regelmatige stoelgang. Wandelen, fietsen, zwemmen of pilates kunnen allemaal helpen om de darmen in beweging te houden. Voor mensen die veel zitten, zoals kantoormedewerkers, is het belangrijk om regelmatig op te staan en te bewegen om obstipatie te voorkomen.
Toiletgewoonten
Het ontwikkelen van goede toiletgewoonten kan ook bijdragen aan de behandeling van obstipatie. Het is belangrijk om naar het toilet te gaan zodra de aandrang voelbaar is, en om niet te haasten tijdens de stoelgang. Het gebruik van een voetenbankje tijdens het zitten op het toilet kan helpen om de positie van de darmen te verbeteren en de ontlasting gemakkelijker te laten passeren.
Medicatie
Als leefstijlaanpassingen niet voldoende zijn, kunnen laxeermiddelen worden voorgeschreven. Er zijn verschillende soorten laxeermiddelen beschikbaar, die elk op een andere manier werken.Bulkvormende laxeermiddelen
Deze laxeermiddelen, zoals psylliumvezels of methylcellulose, werken door de ontlasting te vergroten en zachter te maken. Ze zijn vaak de eerste keuze bij medicamenteuze behandeling van obstipatie, omdat ze op een natuurlijke manier de darmwerking ondersteunen. Het is wel belangrijk om voldoende water te drinken bij het gebruik van deze middelen om verstopping te voorkomen.
Osmotische laxeermiddelen
Osmotische laxeermiddelen, zoals lactulose en macrogol, werken door water in de darmen vast te houden, waardoor de ontlasting zachter wordt en gemakkelijker passeert. Deze middelen zijn doorgaans veilig voor langdurig gebruik, maar kunnen soms winderigheid of buikkrampen veroorzaken.
Stimulerende laxeermiddelen
Stimulerende laxeermiddelen, zoals bisacodyl en sennosiden, prikkelen de darmwand en bevorderen zo de darmperistaltiek. Deze middelen werken doorgaans snel, maar kunnen bij langdurig gebruik leiden tot gewenning of schade aan de darmwand. Daarom worden ze meestal alleen voor kortdurend gebruik aanbevolen, bijvoorbeeld in geval van acute obstipatie.
Zachtheid verhogende middelen
Deze middelen, zoals docusaat, werken door de ontlasting zachter te maken, wat vooral nuttig kan zijn voor mensen die moeite hebben met harde ontlasting. Ze worden soms gebruikt na een operatie of bij andere situaties waarin persen moet worden vermeden.
Rectale laxeermiddelen
In sommige gevallen kan het nodig zijn om een zetpil of klysma te gebruiken om de ontlasting te verzachten en het legen van de darmen te bevorderen. Deze middelen werken snel en kunnen verlichting bieden bij ernstige obstipatie, maar zijn meestal niet geschikt voor langdurig gebruik.
Aanvullende behandelingen
In sommige gevallen is er sprake van obstipatie die niet reageert op de standaardbehandelingen. In zulke situaties kunnen aanvullende onderzoeken en behandelingen nodig zijn.Bekkenbodemfysiotherapie
Voor mensen die moeite hebben met het ontspannen van de bekkenbodemspieren tijdens de stoelgang, kan bekkenbodemfysiotherapie nuttig zijn. Deze therapie richt zich op het aanleren van de juiste technieken om de bekkenbodemspieren te ontspannen en de stoelgang te verbeteren. Biofeedback kan hierbij worden ingezet om de patiënt te helpen beter inzicht te krijgen in de werking van de bekkenbodem.
Biofeedbacktherapie
Biofeedback is een techniek waarbij de patiënt leert om meer controle te krijgen over de spieren die betrokken zijn bij de stoelgang. Met behulp van speciale apparatuur wordt de activiteit van de spieren gemeten, en de patiënt krijgt visuele of auditieve feedback om te leren hoe de spieren beter kunnen worden aangestuurd. Deze behandeling is vooral nuttig voor mensen met bekkenbodemdyssynergie.
Chirurgie
In zeldzame gevallen kan een operatie noodzakelijk zijn, bijvoorbeeld bij ernstige obstipatie die wordt veroorzaakt door een fysieke obstructie, zoals een tumor of een verzakking. Bij mensen met zeer ernstige vertraagde transit obstipatie kan het verwijderen van een deel van de dikke darm soms overwogen worden. Dit is echter altijd een laatste redmiddel en wordt alleen uitgevoerd als alle andere behandelingen zonder succes zijn geprobeerd.
Alternatieve behandelingen
Sommige mensen hebben baat bij alternatieve behandelingen zoals acupunctuur, probiotica of kruidensupplementen. Hoewel het bewijs voor de effectiviteit van deze behandelingen beperkt is, kunnen ze in sommige gevallen verlichting bieden, vooral wanneer ze gecombineerd worden met andere behandelingen. Het is wel belangrijk om deze behandelingen altijd in overleg met een arts toe te passen.
Psychosociale ondersteuning
Obstipatie kan ook een psychische component hebben, vooral wanneer stress, angst of depressie een rol spelen. Psychosociale ondersteuning kan in zulke gevallen een belangrijk onderdeel zijn van de behandeling. Dit kan bestaan uit gesprekken met een psycholoog of maatschappelijk werker, het aanleren van ontspanningstechnieken of het aanpakken van onderliggende problemen die bijdragen aan de obstipatie. Het is belangrijk om obstipatie holistisch te benaderen, waarbij zowel de lichamelijke als de emotionele aspecten van de aandoening worden meegenomen.Voeding bij obstipatie
Per dag wordt geadviseerd zo'n 30 tot 40 gram vezels te eten. De tien beste en meest vezelrijke voedingsmiddelen om te eten als je last hebt van obstipatie, zijn de volgende. In linzen zitten veel vezels / Bron: Gayvoronskaya_Yana/Shutterstock.com
In linzen zitten veel vezels / Bron: Gayvoronskaya_Yana/Shutterstock.comPeulvruchten
Deze groep groenten, waaronder bonen, linzen en erwten, zit vol gezondheidsvoordelen. Zorg ervoor dat je iedere dag peulvrichten tot je neemt, want ze zijn een rijke bron van vezels, evenals eiwitten, vitaminen en mineralen. Slechts een halve kop bonen of linzen kan tussen de zes en vijftien gram vezels toevoegen aan je salade, soep of pasta, afhankelijk van het type boon dat je gebruikt.Broccoli
Broccoli is een geweldige bron van essentiële vitaminen, eiwitten en vezels. Het eten van veel groenten is essentieel voor een goede spijsvertering. Voeg een kop gekookte broccoli toe aan elke lunch of diner voor nog eens vijf en een halve gram vezels. Kook niet helemaal gaar, het beste is om broccoli te stomen.Peren
Peren barsten van de antioxidanten en vitaminen. Ze zijn ook een van de vezeligste vruchten, dus peren toevoegen aan je dieet is een andere manier om het ongemak dat je in het toilet ervaart te verminderen. Eén gemiddelde peer met de schil geeft je vijf en een half gram vezels.Appels
Het is verstandig om dagelijks een appel te eten.Een kleine appel met de schil bevat 3,6 gram vezels. De schillen van veel fruit bevatten onoplosbare vezels, die als een natuurlijk laxeermiddel werken. Je kunt eindeloos variëren met havermout: havermout met vers fruit en cranberry's / Bron: Annafood, Pixabay
Je kunt eindeloos variëren met havermout: havermout met vers fruit en cranberry's / Bron: Annafood, PixabayHavermout en andere hele granen
Hele graanproducten zitten vol met oplosbare vezels, die water helpen op te lossen, ontlasting verzachten en het gemakkelijker maken om door de darmen te gaan. Ze bevatten ook onoplosbare vezels, waardoor het volume van de ontlasting toeneemt en alles in beweging komt. Aangeraden wordt om elke dag drie porties volle granen aan je dieet toe te voegen, vooral 'hele granen' zoals havermout, gierst, quinoa, bruine rijst, wilde rijst, rogge, spelt, bulgur, haver, boekweit en gerst.Spinazie
Wil je wat groen toevoegen aan je pasta? Doe er een kop spinazie bij. Het zit vol vezels (een kop gekookte spinazie bevat vier gram) en het bevat magnesium, een mineraal dat de stoelgang stimuleert. Magnesium wordt vaak verwerkt in laxeermiddelen, maar het opnemen ervan in je dieet is voor de meeste mensen een minder extreme optie. Spinazie / Bron: Lecic/Shutterstock.com
Spinazie / Bron: Lecic/Shutterstock.comChiazaad en lijnzaad
Chiazaad en lijnzaad zijn een gemakkelijke manier om meer vezels aan je dieet toe te voegen. Met twee eetlepels chiazaad pak je vijf gram vezels extra mee, terwijl dezelfde hoeveelheid gemalen lijnzaad ongeveer vier gram toevoegt. Je kunt het toevoegen aan je smoothie, havermout of yoghurt, of je kunt het gebruiken als een saladetopping.Bessen, bramen en frambozen
Met bosvruchten worden meestal kleine vruchten bedoeld die van oorsprong in of nabij het bos groeien, met bosbessen, bramen en frambozen als bekendste voorbeelden. Zij staan al langere tijd in de schijnwerpers als superfood vanwege hun overvloed aan antioxidanten, maar ze zijn ook rijk aan andere essentiële voedingsstoffen. Je eet bij elke hap kleine zaadjes, dus het verhoogt je vezelinname. Een half kopje braambessen en frambozen levert elk ongeveer vier gram vezels op. Eet ze als tussendoortje of doe ze in je yoghurt of havermout en voorkom hiermee obstipatie. Cashewnoten / Bron: Istock.com/marekuliasz
Cashewnoten / Bron: Istock.com/marekuliaszNoten
Neem elke dag een handvol noten zoals pistachenoten, pinda’s, amandelen, cashewnoten of walnoten. Doe ze in je yoghurt, salade of smul er gewoon van als tussendoortje voor een vezelboost. Hoewel ze een geweldige bron van eiwitten en gezonde vetten zijn, verschaft slechts een halve kop hele amandelen je bijna negen gram vezels.Gedroogd fruit
Als je zoekt naar een gezonde snack voor onderweg, kies dan voor gedroogde vruchten zoals gedroogde pruimen. Ze zijn rijk aan vezels (een half kopje bevat ongeveer zes gram) en bevatten sorbitol en fructaan, wat natuurlijke suikers zijn die een laxerend effect hebben. Geen zin in pruimen? Probeer in plaats daarvan vijgen of abrikozen.Voeding om te vermijden bij verstopping
Als je verstopt bent, probeer dan niet te veel voedsel te eten met weinig of geen vezels, zoals- kaas
- chips
- fast food
- ijsjes
- vlees
- bereid voedsel, zoals sommige bevroren maaltijden en snacks
- bewerkte voedingsmiddelen, zoals hotdogs of magnetronmaaltijden
Probiotica zinvol bij zwangere vrouwen met obstipatie
Zwangerschapsobstipatie is een courante klacht, waar nog geen probaat middel voor verkrijgbaar is die deze klacht kan verminderen. Het is bekend dat laxeermiddelen de stoelgang bevorderen, maar vanwege allerlei bijwerkingen, zoals buikpijn en diarree, worden deze beperkt gebruikt. Er wordt daarom gezocht naar alternatieven die veilig zijn voor zowel moeder en kind.Nu was reeds bekend vanuit onderzoek dat het gebruik van probiotica bij andere groepen klachten van obstipatie kunnen verminderen. Onderzoekers van het Amsterdam Medisch Centrum (AMC) hebben in 2012 bij twintig zwangere vrouwen met obstipatie onderzocht of dit ook bij hun het geval is.[2] Zij kregen vier weken langs dagelijks een dosis probiotica (Ecologic® Relief, Winclove). De zwangere vrouwen vulden dagelijks een vragenlijst in over hun stoelgang en eventuele darmproblemen.
Uit de resultaten kwam naar voren dat de ontlastingsfrequentie in belangrijke mate toenam van drie maal per week voor de start met probiotica tot zeven maal per week in week 2 en zes maal in week 4. Voorts namen klachten als buikpijn en reflux af gedurende deze periode. Het kleinschalige onderzoek lijkt erop te wijzen dat probiotica een waardevolle aanvulling kunnen zijn voor de behandeling van zwangerschapsconstipatie.
Zelfzorgmaatregelen en praktische tips als je verstopt zit
Obstipatie kan je dag flink verpesten. Het gevoel dat je darmen vol zitten en niets in beweging lijkt te komen, is niet alleen ongemakkelijk, maar kan je ook futloos maken. Lisa (34) kent het maar al te goed. “Ik voelde me opgeblazen, moe en soms zelfs prikkelbaar.” Het goede nieuws? Je kunt er echt wat aan doen, en vaak zonder direct naar medicijnen te grijpen. Met een paar slimme aanpassingen kan je jouw darmen weer in topvorm krijgen.Iedereen kent het advies om meer vezels en water te drinken, maar wist je dat er veel meer praktische trucs zijn om je spijsvertering te stimuleren? Denk aan een simpel glas warm water zodra je opstaat of een portie kiwi’s in de ochtend. Kleine veranderingen met een groot effect. Ook minder bekende maatregelen, zoals een voetenbankje tijdens je toiletbezoek of het toevoegen van prebiotische vezels aan je dieet, kunnen wonderen doen.
De sleutel ligt vaak in je dagelijkse gewoontes. Heb je ooit gehoord van haverwater of het gebruik van olijfolie op een lege maag? Het zijn simpele, natuurlijke manieren om je darmen op gang te helpen. En laten we de kracht van gefermenteerde voeding zoals kimchi niet vergeten. Het gaat erom dat je je darmen een handje helpt, zonder dat je meteen naar extreme methodes grijpt. Een kleine investering in je gezondheid, met grote voordelen.
Obstipatie is niet alleen fysiek vervelend, het kan ook mentaal zwaar wegen. Gelukkig is er geen one-size-fits-all-oplossing. Het gaat erom dat je de tips kiest die passen bij jouw levensstijl en lichaam. Lisa ontdekte bijvoorbeeld dat het plannen van vaste toiletmomenten haar veel rust bracht. Dus waar wacht je nog op? Kies wat voor jou werkt en zeg gedag tegen die vervelende blokkade. Je darmen zullen je dankbaar zijn!
Drink een glas warm water direct na het opstaan
Begin je ochtend goed met een simpel trucje: een glas warm water zodra je uit bed komt. Waarom? Warm water stimuleert je spijsvertering en ‘wekt’ je darmen op, net zoals een wekker je uit je slaap haalt. Zo’n glas water helpt bij het hydrateren van je lichaam na een nacht slapen, en dat is precies wat je darmen nodig hebben om in beweging te komen. Sara (29) zweert erbij: “Ik heb jarenlang last gehad van obstipatie, totdat een vriendin me deze tip gaf. Het verschil was merkbaar binnen een paar dagen!” Combineer dit met een paar druppels citroensap voor een extra boost. Psyllium (zaadhuiden) / Bron: Bastique (Cary Bass), Wikimedia Commons (CC BY-SA-3.0)
Psyllium (zaadhuiden) / Bron: Bastique (Cary Bass), Wikimedia Commons (CC BY-SA-3.0)Gebruik psylliumvezels in je dagelijkse voeding
Psylliumvezels zijn echte superhelden voor je darmen. Ze werken als een soort spons: ze nemen vocht op en vormen een gelachtige substantie die je ontlasting zachter maakt en makkelijker door je darmen laat glijden. Ze zijn mild en perfect voor dagelijks gebruik. Neem bijvoorbeeld een eetlepel gemengd met water of sap. Tom (44) probeerde dit na jaren experimenteren met allerlei remedies. “Sinds ik dagelijks psyllium gebruik, is mijn spijsvertering weer helemaal op orde. En dat zonder bijwerkingen!” Een extra voordeel? Psylliumvezels dragen ook bij aan een gezond cholesterolniveau. Handig als je gezondheid je lief is. Vezels zijn sowieso een must voor je lichaam!Neem pruimensap of gedroogde pruimen als snack
Dit klinkt misschien ouderwets, maar het werkt als een trein. Pruimen bevatten veel natuurlijke sorbitol, een stof die je darmen stimuleert. Niet alleen dat: ze zitten boordevol antioxidanten en vitamines. Voeg ze toe aan je ontbijt of neem ze als snack. Anne (38) ontdekte dit tijdens een vakantie in Spanje. “Elke ochtend at ik een paar gedroogde pruimen. Mijn obstipatieprobleem verdween als sneeuw voor de zon!” Een glas cranberrysap kan trouwens een fijne aanvulling zijn, want het ondersteunt je blaas en spijsvertering tegelijk.Probeer magnesiumcitraat als voedingssupplement
Magnesium is je beste vriend als je darmen stilstaan. Vooral magnesiumcitraat is effectief, omdat het vocht naar je darmen trekt en daarmee je stoelgang op gang helpt. Je kunt het in poedervorm of als tablet kopen. Let op: bouw de dosis rustig op om vervelende krampen te voorkomen. Bas (42) gebruikte het eerst sporadisch, maar nu regelmatig. “Het voelt bijna als een reset voor mijn lichaam. Bovendien slaap ik er beter door, omdat magnesium ook je spieren helpt ontspannen!” En ja, magnesium doet nog veel meer voor je, dus het is zeker geen slechte investering in je gezondheid. Kiwi / Bron: Luc Viatour, Wikimedia Commons (CC BY-SA-2.5)
Kiwi / Bron: Luc Viatour, Wikimedia Commons (CC BY-SA-2.5)Eet meer kiwi’s, bij voorkeur op een lege maag
Kiwi’s zijn niet alleen heerlijk, maar ook een geheim wapen tegen obstipatie. Deze groene vitaminebommetjes zitten vol actinidine, een enzym dat je spijsvertering een boost geeft. Wat maakt kiwi’s zo bijzonder? Ze werken als een natuurlijke ‘ontstopper’ zonder je darmen te irriteren. Neem bijvoorbeeld Maria (56), die na jaren sukkelen eindelijk haar oplossing vond: “Twee kiwi’s in de ochtend, en mijn buik voelt lichter dan ooit!” Combineer dit met een gezonde dosis water, en je zit letterlijk lekkerder in je vel.Gebruik een voetenbankje bij het toilet
Dit lijkt misschien een gek idee, maar het kan je leven veranderen. Een simpele verhoging voor je voeten tijdens het toiletbezoek zorgt ervoor dat je in een natuurlijkere houding zit, waardoor je darmen makkelijker leeg raken. Het is eigenlijk hoe mensen vroeger hurkten, maar dan met een moderne twist. Lisa (34) kocht een speciaal krukje en merkte direct verschil: “Het voelt alsof mijn darmen eindelijk samenwerken in plaats van tegenwerken!” Het is een kleine investering met groot effect, ideaal voor wie worstelt met een moeizame stoelgang.zuurkool
Probeer gefermenteerde voeding zoals kimchi of kefir
Je darmen hebben goede bacteriën nodig om optimaal te functioneren. Gefermenteerde voeding, zoals kimchi, kefir of zuurkool, zit bomvol probiotica die je darmflora versterken. Waarom is dit belangrijk? Een gezonde darmflora houdt je darmen in beweging en zorgt voor een regelmatige stoelgang. Tom (45) ontdekte dit per ongeluk toen hij meer kefir ging drinken. “Ik voelde me minder opgeblazen, en mijn stoelgang was ineens zoals het hoort.” Bonus: het versterkt ook je immuunsysteem.Kauw je eten extra langzaam en grondig
Kauwen, het lijkt zo simpel, maar het is vaak een vergeten kunst. Goed kauwen helpt je spijsvertering al vanaf het eerste hapje. Het maakt je eten makkelijker verteerbaar en zorgt dat je darmen minder hard hoeven te werken. Neem bijvoorbeeld Jan (51), die vaak haastig at. “Toen ik meer tijd nam om te kauwen, voelde mijn buik rustiger aan.” Bovendien geeft het je hersenen de tijd om te registreren dat je vol zit, wat overeten voorkomt. Met wat extra aandacht voor dit kleine detail kan je darmen een wereld van verschil ervaren!Plan vaste tijden voor toiletbezoek
Het klinkt misschien wat schools, maar je darmen houden van regelmaat. Door vaste momenten te plannen om naar het toilet te gaan, help je je lichaam een ritme te ontwikkelen. Neem bijvoorbeeld Eva (33), die altijd haast had in de ochtend en haar toiletbezoek uitstelde. “Ik merkte dat mijn darmen in de war waren. Nu plan ik elke ochtend een moment, en mijn stoelgang is veel voorspelbaarder geworden.” Zelfs als je geen aandrang voelt, is dit een nuttige gewoonte. Je lichaam leert als het ware wanneer het tijd is om te ontspannen. Combineer dit met een rustige ademhaling en je merkt snel verbetering.Gebruik een natuurlijke olie op een lege maag
Een scheutje olijfolie of arganolie direct na het opstaan? Het klinkt misschien apart, maar het is een truc die je darmen smeert en helpt om alles soepel door te laten glijden. Dit werkt vooral goed als je het combineert met een glas warm water. Neem Tom (47), die deze tip van een vriend kreeg: “Het voelt misschien wat vreemd in het begin, maar na een paar dagen merkte ik dat mijn buik veel rustiger werd.” Zorg wel voor een hoogwaardige, koudgeperste olie voor het beste resultaat. Een kleine stap met groot effect!Drink haverwater als ondersteuning
Haver is niet alleen goed in je ontbijtkom, maar ook als je het een nacht laat weken in water. Het resultaat, haverwater, is een zachte en hydraterende drank die je darmen kalmeert en een goede doorstroming bevordert. Anna (29) ontdekte dit toevallig toen ze experimenteerde met natuurlijke remedies: “Ik drink het nu dagelijks, en mijn spijsvertering is beter dan ooit.” Bonus: haverwater zit vol mineralen zoals calcium en magnesium, die je algehele gezondheid ondersteunen.Voeg prebiotische vezels toe aan je dieet
Je hoort veel over probiotica, maar vergeet prebiotica niet! Deze voedingsstoffen zijn als het ware brandstof voor de goede bacteriën in je darmen. Denk aan inuline, dat je vindt in bijvoorbeeld artisjokken of cichoreiwortel. Susan (40) zegt hierover: “Sinds ik prebiotische vezels aan mijn smoothies toevoeg, voel ik me minder opgeblazen en merk ik dat mijn stoelgang soepeler verloopt.” Het versterken van je darmflora is een slimme manier om obstipatie structureel aan te pakken. Een kleine investering die op lange termijn veel oplevert. Appelazijn / Bron: Wicherek, Pixabay
Appelazijn / Bron: Wicherek, PixabayDrink appelazijn verdund in water voor de maaltijd
Appelazijn klinkt misschien als iets voor detox-liefhebbers, maar het is verrassend effectief tegen obstipatie. Het zuur in appelazijn helpt je spijsvertering op gang en stimuleert de aanmaak van maagzuur, wat essentieel is voor een goede darmwerking. Sophie (39) was sceptisch, maar probeerde het toch: “Ik meng nu een eetlepel appelazijn in een glas water en drink het voor de lunch. Mijn buik voelt lichter en mijn stoelgang is stukken beter.” Wil je een extra boost? Combineer het met een snufje kardemom voor een subtiele smaak én extra spijsverteringskracht.Gebruik abrikozen of vijgen als dagelijkse snack
Gedroogde abrikozen en vijgen zijn niet alleen lekker zoet, maar ook bomvol vezels. Ze werken als een zachte, natuurlijke laxans zonder je darmen te irriteren. Lisa (41) ontdekte dit tijdens een vakantie in Griekenland: “Iedere ochtend een paar gedroogde vijgen bij mijn yoghurt, en ik had nergens meer last van.” Voeg ze toe aan je ontbijt of neem ze mee als snack voor onderweg. En vergeet niet: combineer deze vezelrijke lekkernijen met voldoende water om je darmen optimaal te hydrateren en soepel te houden.Drink bouillon met collageenrijke ingrediënten
Een warme kom bouillon is niet alleen troostend, maar kan ook wonderen doen voor je darmen. Vooral bouillon gemaakt van collageenrijke ingrediënten, zoals kippenpoten of runderbotten, ondersteunt je darmwand en bevordert een gezonde spijsvertering. Tom (50) ontdekte dit na een periode van stress: “Ik drink nu regelmatig zelfgemaakte bouillon, en mijn darmen zijn veel rustiger.” Bonus? Collageen heeft ook voordelen voor je huid en gewrichten, dus je slaat twee vliegen in één klap! Collageen is echt een krachtpatser. Warme kruik kan helpen / Bron: Absolutimages/shutterstock
Warme kruik kan helpen / Bron: Absolutimages/shutterstockStimuleer je buik met een warme kruik of zachte massage
Als je darmen echt niet willen meewerken, kan een beetje externe hulp wonderen doen. Een warme kruik op je buik ontspant niet alleen je spieren, maar stimuleert ook de doorbloeding en beweging van je darmen. Combineer dit met een zachte buikmassage, met ronddraaiende bewegingen in de richting van je dikke darm (meestal met de klok mee). Sandra (35) probeert dit altijd na een drukke werkdag: “Het voelt zo rustgevend, en ik merk dat mijn buik daarna vaak beter werkt.” Een eenvoudige, maar super effectieve manier om je lichaam een zetje in de goede richting te geven.Prognose van obstipatie
De prognose van obstipatie hangt sterk af van de onderliggende oorzaak, de ernst van de klachten en de mate waarin de patiënt bereid is om leefstijlveranderingen door te voeren. In veel gevallen is obstipatie een chronische aandoening die kan terugkeren, vooral wanneer de leefomstandigheden en gewoonten niet worden aangepast. Gelukkig is obstipatie vaak goed te behandelen met een combinatie van leefstijlaanpassingen, medicatie en in sommige gevallen aanvullende therapieën.Leefstijl en langdurige aanpassingen
Voor veel mensen is de prognose gunstig als zij bereid zijn om aanpassingen te maken in hun dieet, vochtinname en fysieke activiteit. Door voldoende vezels te eten, regelmatig te bewegen en voldoende te drinken, kunnen veel patiënten hun symptomen verminderen en verdere episoden van obstipatie voorkomen. Leefstijlaanpassingen zijn vaak de basis voor een langdurige oplossing en kunnen de darmwerking aanzienlijk verbeteren, mits consequent toegepast.
Terugval en chronische obstipatie
In sommige gevallen kan obstipatie echter een chronisch probleem worden, met terugkerende episoden die gepaard gaan met buikpijn en ongemak. Patiënten die lijden aan chronische obstipatie kunnen vaak baat hebben bij een multidisciplinaire benadering, waarbij niet alleen de fysieke, maar ook de psychologische aspecten van de aandoening worden behandeld. Mensen met een vertraagde transit obstipatie, waarbij de darmpassage aanzienlijk vertraagd is, kunnen een minder gunstige prognose hebben en hebben vaak intensievere behandeling nodig.
Psychologische factoren en prognose
Psychologische factoren, zoals stress, angst en depressie, kunnen de prognose van obstipatie aanzienlijk beïnvloeden. Obstipatie die verband houdt met psychosociale factoren kan hardnekkiger zijn, vooral als de onderliggende problemen niet worden aangepakt. In deze gevallen kan het inschakelen van een psycholoog of maatschappelijk werker, samen met het aanleren van ontspanningstechnieken, bijdragen aan een betere prognose. Een holistische benadering waarbij zowel de fysieke als mentale gezondheid wordt meegenomen, kan de kans op een succesvolle behandeling vergroten.
Effect van medische behandelingen
Medische behandelingen, zoals laxeermiddelen en fysiotherapie, hebben meestal een goede kans op succes, vooral wanneer ze in combinatie met leefstijlaanpassingen worden ingezet. De meeste patiënten reageren goed op bulkvormende of osmotische laxeermiddelen, maar langdurig gebruik van stimulerende laxeermiddelen kan de prognose juist verslechteren door gewenning en afhankelijkheid. Voor patiënten met een functionele bekkenbodemstoornis kan bekkenbodemfysiotherapie de klachten aanzienlijk verbeteren en de prognose gunstiger maken.
Prognose bij kinderen en ouderen
Bij kinderen is de prognose vaak gunstig, mits de obstipatie tijdig wordt herkend en behandeld. Kinderen reageren doorgaans goed op eenvoudige leefstijlaanpassingen en ondersteuning van de ouders. Bij ouderen is de prognose soms minder gunstig, vanwege bijkomende factoren zoals verminderde mobiliteit, polyfarmacie en een lagere vochtinname. Toch kan een geïntegreerde aanpak, waarbij aandacht wordt besteed aan zowel voeding, beweging als sociale ondersteuning, ook bij ouderen zorgen voor een verbetering van de klachten.
Complicaties van obstipatie
Ofschoon obstipatie in veel gevallen onschuldig is, kunnen er op de lange termijn complicaties ontstaan, vooral wanneer de klachten niet adequaat worden behandeld. Hieronder worden de meest voorkomende complicaties van obstipatie uitgebreid besproken.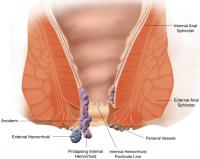 Aambeien / Bron: WikipedianProlific, Wikimedia Commons (CC BY-SA-3.0)
Aambeien / Bron: WikipedianProlific, Wikimedia Commons (CC BY-SA-3.0)Een veelvoorkomende complicatie van obstipatie zijn aambeien, ook wel hemorroïden genoemd. Door hard persen tijdens de stoelgang ontstaat er een verhoogde druk in de bloedvaten rond de anus, wat kan leiden tot het ontstaan van aambeien. Deze kunnen pijn, jeuk en bloedingen veroorzaken, vooral tijdens of na de stoelgang. Aambeien kunnen doorgaans goed behandeld worden, maar het voorkomen ervan door obstipatie te behandelen is uiteraard de beste aanpak.
Anale fissuren
Anale fissuren, oftewel scheurtjes in het slijmvlies van de anus, kunnen ontstaan wanneer harde, droge ontlasting de anale opening passeert. Dit kan zeer pijnlijk zijn en kan leiden tot bloedingen. De pijn kan ertoe leiden dat patiënten het toiletbezoek uitstellen, wat de obstipatie alleen maar verergert. Anale fissuren kunnen vaak worden behandeld met zalf en door de ontlasting zachter te maken, maar voorkomen is ook hier beter dan genezen.
Fecale impactie
Fecale impactie is een ernstige complicatie van obstipatie, waarbij een grote massa harde ontlasting vast komt te zitten in de dikke darm of het rectum, waardoor de doorgang van nieuwe ontlasting wordt geblokkeerd. Dit kan leiden tot ernstige buikpijn, een opgeblazen gevoel en zelfs misselijkheid of braken. Fecale impactie vereist vaak medische behandeling, zoals het handmatig verwijderen van de ontlasting of het toedienen van een klysma. Bij langdurige obstipatie is het belangrijk om fecale impactie tijdig te herkennen en te behandelen om ernstigere complicaties te voorkomen.
Rectale verzakking
Een rectale verzakking (endeldarmverzakking of rectumprolaps) kan optreden wanneer iemand langdurig en vaak hard perst om ontlasting te krijgen. Hierbij zakt een deel van de endeldarm naar buiten door de anus. Dit kan leiden tot een gevoel van een massa die uit de anus steekt, evenals incontinentie en slijmverlies. Een rectale verzakking komt vaker voor bij ouderen en kan een chirurgische ingreep vereisen als de verzakking ernstig is.
Incontinentie
Chronische obstipatie kan paradoxaal genoeg ook leiden tot incontinentie voor ontlasting. Wanneer de dikke darm te vol raakt door langdurige obstipatie, kan vloeibare ontlasting langs de harde massa lekken, wat resulteert in incontinentie. Dit is vooral een probleem bij kinderen en ouderen en kan leiden tot schaamte en sociale isolatie. Behandeling bestaat uit het legen van de dikke darm en het verbeteren van de stoelgang om nieuwe episoden te voorkomen.
Darmobstructie
In zeldzame gevallen kan ernstige obstipatie leiden tot een volledige darmobstructie, waarbij de darm volledig geblokkeerd raakt. Dit kan levensbedreigend zijn en vereist onmiddellijke medische aandacht. Symptomen van een darmobstructie zijn hevige buikpijn, opgeblazen gevoel, braken en het volledig ontbreken van ontlasting of winden. Een operatie kan nodig zijn om de obstructie te verhelpen en om ernstige complicaties zoals een darmperforatie te voorkomen.
Verstoorde darmflora
Langdurige obstipatie kan leiden tot een verstoorde balans van de darmflora. Wanneer de ontlasting te lang in de dikke darm blijft, kunnen schadelijke bacteriën zich vermenigvuldigen en de gezonde balans van de darmflora verstoren. Dit kan niet alleen de spijsvertering beïnvloeden, maar ook leiden tot andere gezondheidsproblemen, zoals een verzwakt immuunsysteem of een verhoogd risico op infecties. Het herstellen van een gezonde darmflora kan helpen om de spijsvertering weer op gang te brengen en verdere complicaties te voorkomen.
Psychische complicaties
De impact van obstipatie is niet alleen fysiek, maar kan ook psychisch zijn. Mensen met chronische obstipatie kunnen gevoelens van frustratie, schaamte en zelfs angst ontwikkelen rondom de stoelgang. Vooral wanneer obstipatie gepaard gaat met pijn of andere complicaties, kan dit leiden tot een vicieuze cirkel van angst en het vermijden van toiletbezoek, waardoor de klachten verergeren. Psychosociale ondersteuning kan in zulke gevallen noodzakelijk zijn om de negatieve impact op de mentale gezondheid te beperken en de kwaliteit van leven te verbeteren.
 Dagelijks voldoende water drinken ter preventie van obstipatie / Bron: Mimagephotography/Shutterstock.com
Dagelijks voldoende water drinken ter preventie van obstipatie / Bron: Mimagephotography/Shutterstock.comPreventie van obstipatie
De sleutel om obstipatie te voorkomen is even eenvoudig als doeltreffend. Je moet voldoende water drinken. Zes tot acht glazen per dag is een goede regel. Zorg ook voor voldoende vezels door dagelijks veel fruit, groente en hele granen te eten. Vezel is van cruciaal belang, omdat het grootste deel van je ontlasting bestaat uit bacteriën en vezels bieden deze bacteriën een goede plek om te groeien. Deze interactie resulteert in een groter volume ontlasting en een betere darmfunctie. Zorg er ook voor dat je regelmatig beweegt.Noot:
[OLIST]Dr. J.A.H. Eekhof, dr. A. Knuistingh Neven, dr. W. Opstelten: Kleine kwalen in de huisartspraktijk, Elsevier Gezondheidszorg, Amsterdam, vijfde geheel herziene druk, 2010, p543.
Milliano, Inge & Tabbers, Merit & Van der Post, Joris & Benninga, Marc. (2012). Is a multispecies probiotic mixture effective in constipation during pregnancy? 'A pilot study'. Nutrition journal. 11. 80. 10.1186/1475-2891-11-80. [/OLIST]